Warning: Undefined variable $author_name in /home/cytokine2/knee-pain.jp/public_html/wp-content/themes/xeory_base_knee-pain/functions.php on line 1221
主治医から膝の手術を提案されたけど、自分の年齢を考えたら怖くて踏み切れない。そう悩んでいる方、いるのでは? 特に多いのが、変形性膝関節症の手術に対する迷いではないでしょうか。
そんな方ものためにまとめたのがこちらの情報です。手術となると心配なことは多々ありますが、特に年齢を気にしている方は多いと思います。でも実は、膝の手術に年齢は大きくは関係ないのです。変形性膝関節症の3つの手術の特徴を解説した上で、どのように手術の適応を判断するのか、医師が自らの経験を元に解説します。最後まで読んでいただけたら、医師がどのように手術の適応を判断しているのか、わかるはずです。
変形性膝関節症の手術は年齢だけの判断じゃない
進行性の疾患である変形性膝関節症。薬物療法や運動療法といった保存療法で効果が見られないようになるまで進行した場合、3つの手術が検討されます。自分の年齢を考えると手術が不安、という方は多いかもしれませんが、変形性膝関節症の手術は年齢だけでは決まりません。
変形性膝関節症の発症率と年齢
確かに、手術を決める指標としての年齢は関係があります。変形性膝関節症の罹患率については、40代から上昇を続け、80代では約7割もの人が変形性膝関節症を患っていると言われています。加齢が原因の一つと言われるように、変形性膝関節症の「発症率」と年齢は、切っても切れない関係にあるのです。
変形性膝関節症の手術と年齢の関係

では、変形性膝関節症の「手術」と年齢の関係はどうなのでしょうか? 下図のように、3つの手術それぞれで多く行われている年代はあります。ただ、これはあくまで指標。実は他に大切な要素が……。もちろん膝の状態を診ることは大前提ですが、医師が手術をどう判断しているのか、3つの手術を整理しながらお話していきましょう。
膝の切開が少ない「関節鏡視下手術」
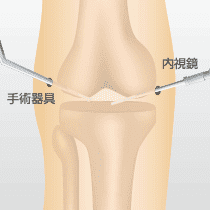 関節鏡視下手術(かんせつきょうしかしゅじゅつ)は、膝関節の周囲に2、3ヶ所、3mmほどの穴を開けて関節鏡(内視鏡)を挿入し、映像を見ながら骨棘、滑膜などの組織を取り除く手術です。適応となるのは、半月板損傷、前十字靭帯断裂、関節内遊離体(関節ねずみ)、変形性膝関節症の初期段階など。変形性膝関節症の初期で手術となることは多くはありませんが、膝関節内で損傷した軟骨や半月板、炎症を起こした滑膜(かつまく)の切除で症状の改善が見込める場合は選択されることがあります。また、他の手術をするかどうかを検査する目的で、この手術を行うこともあります。
関節鏡視下手術(かんせつきょうしかしゅじゅつ)は、膝関節の周囲に2、3ヶ所、3mmほどの穴を開けて関節鏡(内視鏡)を挿入し、映像を見ながら骨棘、滑膜などの組織を取り除く手術です。適応となるのは、半月板損傷、前十字靭帯断裂、関節内遊離体(関節ねずみ)、変形性膝関節症の初期段階など。変形性膝関節症の初期で手術となることは多くはありませんが、膝関節内で損傷した軟骨や半月板、炎症を起こした滑膜(かつまく)の切除で症状の改善が見込める場合は選択されることがあります。また、他の手術をするかどうかを検査する目的で、この手術を行うこともあります。
関節鏡視下手術は身体への負担が少なく、手術として一般的である一方、変形性膝関節症を完治させる手術とは言えないのが実情。初期段階であれば痛みを和らげる効果が期待できますが、進行していると効果は見込めません。
術後の入院期間
術後の入院期間は2日〜7日程度です。
手術費用
手術費用には健康保険が適用されます。1〜3割負担で約1万8000円〜約5万3000円ほどです。
適応となりやすい年齢
この手術は大きな切開がなく身体への負担も少ないため、幅広い年代に適応します。しかし、高齢者にはあまり向いていません。なぜなら、画像検査で確認できなくても、加齢による関節軟骨の変性はほとんどの高齢者に起きており、この手術を行っても再発する可能性が高いためです。
スポーツや重労働も可能「高位脛骨骨切り術(HTO)」
高位脛骨骨切り術(こういけいこつこつきりじゅつ)は、変形性膝関節症の進行期、特にO脚やX脚が進行しているケースで適応されます。O脚であれば膝関節の外側、X脚であれば膝関節の内側に損傷がないことが前提条件です。また、骨を切るという手術の性質上、骨が脆くなる骨粗鬆症のような疾患を持つ方には適応できません。
「高位脛骨骨切り」とは、すね(脛骨)の高い位置を切る、という意味。脛骨の上部を切って広げることで、膝関節の変形やかかる負担のバランスを調整し、痛みを緩和させるのが目的です。自身の関節を残すことができるため、スポーツや重労働の継続も可能になります。
高位脛骨骨切り術の種類
高位脛骨骨切り術には、オープン・ウェッジ法とクローズド・ウェッジ法の二つが存在します。
オープン・ウェッジ法
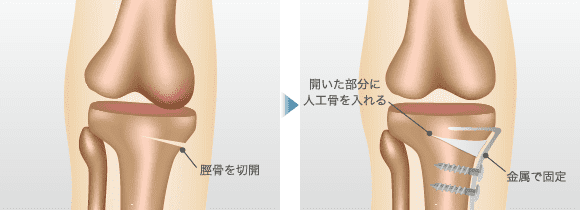
脛骨の内側に切り込みを入れて広げ、そこへ人工骨を入れてプレートで固定するという手法です。入院やリバビリの期間が長いため、以前はあまり採用されませんでしたが、骨を固定する強力なプレートが開発されたり、人工骨の改良が進んだりしたことから、近年は主流となっています。
この手術に用いられることのあるβTCP(β-リン酸三カルシウム)という人工骨は、2〜3年ほどで自分の骨に吸収されるのが特長。人工骨を固定するために使用したプレートとボルトも術後1年〜1年半ほどで取り出されるため、体内に人工物が残る心配はありません。手術にかかる時間は1時間半ほどです。
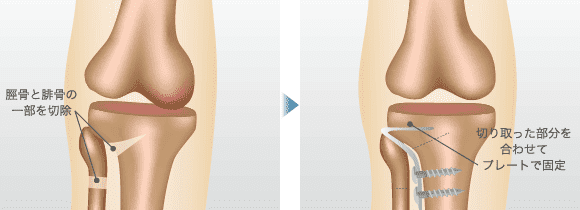
クローズド・ウェッジ法
矯正する角度が大きい場合、オープン・ウェッジ法は適用できず、クローズド・ウェッジ法という、やや難しい手法が考えられます。これは、脛骨の外側をくさび形に切り、その断面を合わせてプレートで固定する手法。脛骨の外側にある腓骨(ひこつ)の切断も必要で、身体への負担が大きくなります。
術後の入院期間
入院期間はリハビリを含め3週間ほど必要ですが、術後1〜2週間で杖をついての歩行が可能になります。
手術費用
手術費用は、1〜3割負担の保険適用で3〜12万円程度です。
適応となりやすい年齢
50〜60代に多く適応される手術です。これには、骨粗鬆症の発症率が関係しています。
日本骨粗鬆症学会によると、太ももの大腿骨における骨粗鬆症の発症率を和歌山県の自治体が追跡調査したところ、女性に多く、70代以降は発症率が急速に上昇し、4割を超えていたという報告があります。正確には大腿骨頸部(骨盤付近)のデータですが、年齢とともに骨粗鬆症の発症率も高くなるというのは膝周辺の骨でも同じです。変形性膝関節症の発症率が増加する年代で、骨粗鬆症のリスクが比較的低いのが50代〜60代。よってその年代に適応となりやすく、その年代の方が実際に多くこの手術を選択されています。
痛みの大幅な緩和と自然な歩行「人工膝関節置換術」
人工膝関節置換術(じんこうひざかんせつちかんじゅつ)は、膝関節の重度の変形や、強い痛みに苦しむ人に適応されます。変形性膝関節症以外にも、関節リウマチや大腿骨内顆骨壊死(だいたいこつないかこつえし)という疾患によって、この手術を行うことになるケースが多いです。これは文字通り、膝関節をインプラント(人工の部品)と取り替える手術で、痛みの大幅な緩和、O脚やX脚の改善が期待でき、自然な歩行も可能になります。
人工膝関節置換術の種類
人工膝関節置換術の手法は単顆置換術(たんかちかんじゅつ)と全置換術の2つがあり、すり減ってしまった膝関節の範囲に応じて決定します。「顆(か)」とは、骨の末端にある、丸いこぶ状の部位のこと。太ももの大腿骨やすねの脛骨には、身体の内側と外側でそれぞれ内側顆(ないそくか)と外側顆(がいそくか)があります。
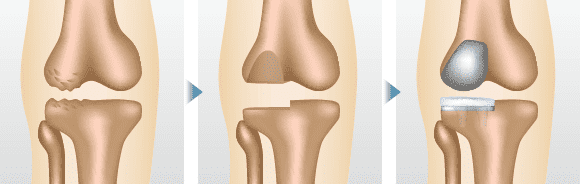
人工膝関節単顆置換術(UKA)
片側の顆のみ激しく損傷している場合に、損傷した顆だけを人工の関節に置き換える手術。所要時間は1時間半程度です。自身の骨や関節を温存できるため、違和感が少なく済むことも多いですが、自身の骨と人工骨とのバランスを取ることが難しく、手術は複雑なものになります。
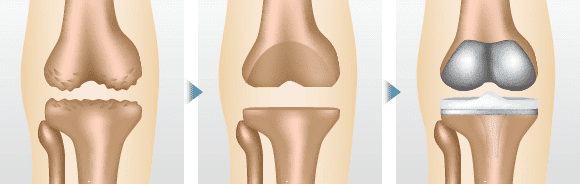
人工膝関節全置換術(TKA)
膝関節全体を人工のものする手法です。2時間ほどの手術ですが、単顆置換のように自身の関節や骨とのバランスを考える必要がありません。しかし自身の骨や関節を温存できないため、身体への負担も大きくなります。
術後の入院期間
単顆置換術は、術後3日ほどでリハビリを開始し、入院期間はおよそ2週間ほど。全置換術では術後のリハビリに時間を要することがあり、入院期間も1〜2ヶ月と長くなる傾向があります。
手術費用
単顆置換術、全置換術とも手術費用は同じ。保険適用のため、1〜3割の負担で8万円〜24万円ほどとなります。
適応となりやすい年齢
人工膝関節置換術が適応されやすい年齢は70代〜80代と、比較的高いのが特徴。これには、人工関節の寿命との関係が考えられます。近年、性能の良いものが開発されている人工関節。15〜20年ほど使用できると言われますが、その耐用年数をまっとうした場合や、ゆるみなど何らかのトラブルがあった場合、再置換(再手術)をして人工関節を入れ直さなければなりません。再置換を一度行うと、違和感が生じやすくなったり、感染を起こしたりするリスクが高まることが知られています。
人工関節が15〜20年の耐用年数をまっとうしたと仮定すると、70代~80代で人工関節の再置換を行った人の多くは、50代~60代で初回手術を行ったと推測できます。つまり、初回手術が若ければ若いほど、その後の人生で再置換を行うリスクが高くなるのです。こうした理由から、人工関節の適応となりやすい年齢は70代〜80代なのだと考えられます。
変形性膝関節症の手術に明確な年齢制限はない
 変形性膝関節症の発症時期も手術の適応も、年齢的な部分に指標があるのは間違いありません。ただ、冒頭でも触れたように、あくまで指標。決して年齢だけで全てが決まるわけではなく、症状や膝の状態、どのような生活をしたいかといった目標などを勘案して手術を決定するのです。
変形性膝関節症の発症時期も手術の適応も、年齢的な部分に指標があるのは間違いありません。ただ、冒頭でも触れたように、あくまで指標。決して年齢だけで全てが決まるわけではなく、症状や膝の状態、どのような生活をしたいかといった目標などを勘案して手術を決定するのです。
70代に高位脛骨骨切り術が適応された例
高位脛骨骨切り術は50代〜60代への適応が多いです。しかし、他の年代に適応されないということではありません。例えば、膝の可動域(動く範囲)が保たれ、前十字靭帯も損傷していない状態だった70代の患者さんに対して、高位脛骨骨切り術を適応したケースがありました。
仮に前十字靭帯が損傷していれば人工関節しか手段はありませんでしたが、幸いなことに前十字靭帯は残存。活動性の高い職業に就いているということもあり、人工関節を避け、痛みを緩和させることを第一に考えたのです。将来的に人工関節になる可能性があるというリスクを説明した上で、高位脛骨骨切り術を受けることに納得されました。現在も経過は順調だそうです。
壮年期に人工膝関節置換術が適応された例
人工膝関節置換術は、壮年期(40代〜60代)の人にも適応されることがあります。70代〜80代が多いのは事実としてありますが、それ以上に膝の状態を細かくチェックしなければなりません。壮年期のとある患者さんは膝の可動域が狭く、前十字靭帯も断裂していました。そのため壮年期であっても人工膝関節置換術が適応されると判断したのです。この年齢では将来的に再置換を避けることは難しいですが、それでも現状の生活への支障を加味し、手術を決定しました。
一番大切な要素は「どうなりたいか」という目標
 変形性膝関節症は年代に比例して発症率も上がるため、手術に関しても年齢が気になりがちです。手術に適応しやすい年齢があるのも事実ですが、大切なのは、その手術を受けた先の生活。どうなりたい、何をしたいといった目標やこだわりを、手術前に医師と共有するのがよいでしょう。それを達成するためにベストな方法を、医師が一緒に考えてくれるはずです。
変形性膝関節症は年代に比例して発症率も上がるため、手術に関しても年齢が気になりがちです。手術に適応しやすい年齢があるのも事実ですが、大切なのは、その手術を受けた先の生活。どうなりたい、何をしたいといった目標やこだわりを、手術前に医師と共有するのがよいでしょう。それを達成するためにベストな方法を、医師が一緒に考えてくれるはずです。