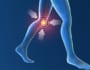
膝の痛みの解消や歩行の改善という大きな効果に期待しつつも、本当に自分もその効果が得られるのか不安……。変形性膝関節症の手術療法のひとつ、人工関節置換術を主治医からすすめられた人やそのご家族の中には、そんな方も少なくありません。体に大きな負担のかかる手術をするのに、失敗したくないというのは当然です。
そこで、詳しい手術方法から術後に現れる症状、失敗しないために医師が行っていることなどをまとめて解説します。人工関節置換術で膝を治療することを選択するにしても、知っておいた方が良い情報ばかりをまとめました。医師とどうするか相談する上でも、ぜひお役立てください。
膝の人工関節手術の負担を軽減するための方法
変形性膝関節症の手術療法のなかでも、人工関節置換術は体への負担が大きな方法。それに変わりはありませんが、ダメージをできるだけ軽くするため、手術テクニックが変化していることをご存知でしょうか? MIS法がそれにあたります。
少ないダメージで行う膝の人工関節手術 MIS法
MISとは、Minimally Invasive Surgery(ミニマリー・インバシブ・サージャリー)の頭文字をとったもの。手術という医療行為が体に与えるダメージを最小限に抑える手術のことです。膝の人工関節置換術においても、このMIS法を採用する病院や医師が増えてきています。
従来の手術方法とどう違うのかと言うと、大きくはその切開範囲です。一般的な人工関節置換術では関節内がよく見えるよう、膝の中央を縦に大きく切開します。その大きさは、15〜20cmほど。一方で、特殊な機器を用いて行うMIS法だと、8〜12cmくらいの切開にとどめられます。
見た目の傷跡が小さくなることはもちろんですが、このテクニックのポイントは、皮膚の奥の軟部組織への侵襲(しんしゅう:ストレスや負担)をいかに少なくするかということ。膝蓋骨(しつがいこつ:膝のお皿)をひっくり返さずに手術操作によって、軟部組織への侵襲を抑え、人工関節の手術の負担を軽くできるというメリットがあるからです。
MIS法の注意点① 膝の人工関節手術すべてに適応ではない
この方法を知れば、「膝に人工関節を入れるならMIS法がいい!」と思われる方も多いでしょう。ただ、体型だったり、骨や腱などの状態によっては適応とならないことも……。それ以前に、すべての病院がMIS法を採用しているわけではありません。希望しても受けられない場合があるのです。
また、これは手術テクニックのひとつです。挿入する人工関節の品質は同じ。耐久年数が長くなるわけでないことはお忘れなく。
MIS法の注意点② 必ず入院期間が短くなるとも限らない
ネットに見るMIS法の説明では、リハビリを早期に開始でき、従来の人工関節置換術より短い期間で退院できるとされています。ただ、説明にあるように手術から半日でリハビリを始められるかどうかは、麻酔方法の違いも関係します。
また、一般的には術後2日間は血液の貯留を防ぐためドレーンを挿入していることが多く、本格的にベッドから離れるのは3日後くらい。このドレーンを挿入するかどうかは、手術中の状態と医師の判断によるもので、MIS法だからドレーンを入れないというわけではないようです。このドレーンの先には、血液を貯めておくための箱がついています(ティッシュケース半分程度の大きさ)。また、手術翌日の午前中くらいまでは点滴が入っていることも多く、さらに硬膜外麻酔を併用する場合は背中の辺りから麻酔チューブが出ている状態。そのため、車いすに移動したり、トイレに移ったりするのも一苦労です。
退院の時期については、何をもって退院とするかにもよります。次のリハビリ施設へ移る場合は、2週間以内に退院することもあるでしょう。ただ実際に、退院して自宅に戻り、自分で食事の用意や身の回りのことを行うのは、2週間では難しいと考えます。人によって違いはあるようですが、4週間程度の入院で自宅へ帰られることを目標にされている方が多いようです。
確かにMIS法は、体への負担を軽減することを目的とした技術です。ただ、リハビリ期間や入院期間が従来の手術より短くなるとは、一概には言い切れないかもしれません。
そもそも膝の人工関節置換術ってどんな手術?
膝の人工関節の手術について、気になる概要をまとめておきましょう。
膝の人工関節手術の適応
変形性膝関節症が重症化した末期患者を対象とした治療法です。骨まで大きく変形して痛みが強い人や歩行がままならない人など、ニーズや日常生活での問題レベルなどを加味して医師は提案します。
ただし、人工物ゆえのデメリットである劣化という問題があるため、15〜20年ほどで入れ替え手術が必要です。それを回避するか、現在のQOL(クオリティ・オブ・ライフ:生活の質)を重視するかで、50代以下への手術には医師の間でも意見が分かれるところ。期待できる効果は高いのですが、他に治療法がない場合の最終手段と考えています。
膝の人工関節の手術方法
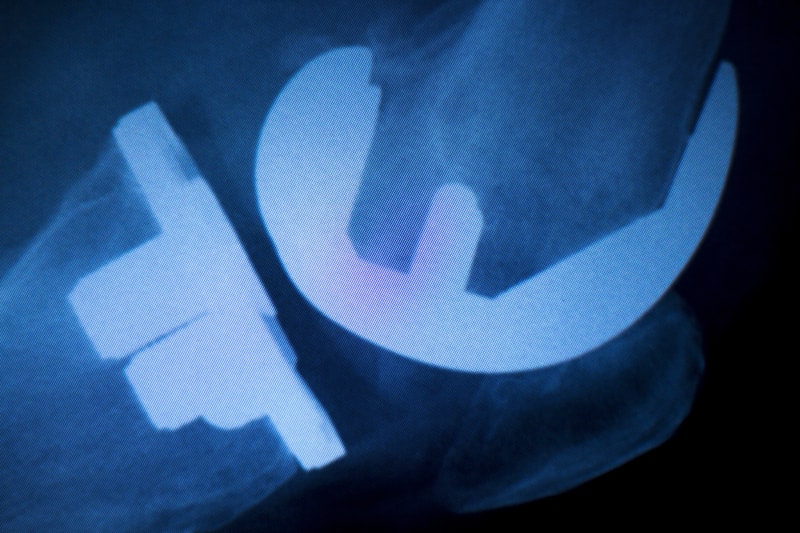
損傷を伴う、大腿骨顆部(膝関節に位置する太ももの骨が大きくなっている部分)と脛骨近位部(膝関節に位置するすねの骨の大きくなっている部分)を切除し、ポリエチレンや金属、セラミックといったインプラント、つまり人工のパーツを挿入する手術です。これを行う基本的な手術方法は2種類。変形性膝関節症の病態によって選択されます。
ちなみに冒頭でご紹介したMIS法は、ベースとなるこちらの手術方法に併用するテクニックです。併用するかどうかは、病院や医師の指針によります。
人工膝関節全置換術

大腿骨と脛骨の膝関節で向かい合う部分の全体を、人工パーツに置き換える手術方法です。骨の表面が損傷して症状が再発するような心配はなくなりますが、術後に違和感が生じやすいかもしれません。また、人工関節がゆるむと、痛みが出ることもあります。手術は2時間ほど、入院も2〜6週間というのが一般的です。
人工膝関節単顆置換術

損傷が激しい片側を人工関節に置き換える手術です。手術時間は1時間〜1時間半、入院も2〜4週間ほどと、人工膝関節全置換術よりも、体への負担は少し軽いと言えます。一方で、人工物と自分の骨とでは固さや力のかかり具合が異なります。そのため、バランスをうまく取らなければいけないという難しさがあります。
膝の人工関節手術のメリットやリスク
「人工関節置換術は本当に怖い?5つのメリット・デメリットから考える」でも詳しくご紹介しましたが、膝の人工関節手術のメリットとリスクがこちらになります。
膝の人工関節手術のメリット

- 痛みの解消……痛みの緩和ではなく、痛みの解消が期待できます。
- 歩けるようになる……痛みの解消と膝が安定することから、歩行障害が改善されます。
- できることが増える……旅行やウォーキングなど、趣味を再開される方も少なくありません。
- 姿勢が良くなる……足の左右差や関節の配列が整うことで、姿勢に良い影響をもたらすことも。
- 腰の負担が減る……膝をかばうことによる悪影響がなくなり、腰の疾患のリスクが軽減されます。
膝の人工関節手術のリスク
- 感染症に弱い……細菌の爆発が起きる確率は、1000人に2人~3人ぐらいと言われています。
- 血栓症のリスク……術中・術後に動かないことで血流が悪くなり、静脈内でつまるリスクがあります。
- ゆるむことがある……経年などで人工パーツがすり減り、骨に合わなくなることも。
- できないこともある……アスリートのような本格的なスポーツへの復帰は難しいかもしれません。
- 寿命がある……人工物なので劣化などを考えると、15〜20年ほどで入れ替え手術が必要です。
失敗ではない、膝の人工関節の手術後に起こる症状

「もしかして失敗?」と不安になるかもしれませんが、人工関節置換術の後、身体が回復するまでには下記のような症状が起こります。経過とともに消えていくことも多いので、様子をみたり、軽減するように対処してみましょう。
膝の痛みは術後3〜6ヵ月で和らいでいく
人工関節にすれば膝の痛みが解消されると思ったのに、痛い! そう思われるかもしれませんが、手術で皮下組織を大きく切開しているため、手術後もそのダメージによる痛みは感じます。また、骨や周辺組織が人工物になじむまでには時間が必要。使っていなかった筋肉を使うようにもなるので、その間に違和感や痛みが生じるのです。
ただ、この痛みも通常3〜6ヵ月ほどで徐々に和らいでいきます。痛みの程度には個人差がありますが、だいたい1〜2年くらいたてば、ほとんどの人が気にならなくなるようです。逆に、それ以上たっても痛みが軽くなる様子がない場合は、主治医に一度相談した方がいいかもしれません。膝を検査して、もし必要があれば治療してもらいましょう。
腫れは悪化しないように杖で膝をサポート
手術によるダメージから起こる炎症反応で、術後に膝が腫れることも少なくありません。ただし痛みと同じく、こちらも回復にともない解消される症状です。だいたい1ヵ月以内には改善されたという声が多いように感じます。ただ、退院後もしばらくは、膝に負担がかかり過ぎると痛みや腫れが治まりにくいということも考えられるので、杖などのサポートアイテムを使用することをおすすめします。
こちらも、もし時間が経過しても良くなっていかないなら、主治医に相談して適切な処置を受けましょう。
曲がりにくい膝はリハビリで改善
痛みの説明でも触れましたが、人工関節のパーツはそもそも体にとっては異物なので、なじむまでに時間がかかります。そのため、人工関節置換術の後には、手術前よりも膝の曲がりにくさを感じることがあります。ただ、リハビリで膝の可動域を広げる訓練をしたり、可能な範囲で少しずつ膝を曲げるだけでも構いません。動かすことで緩和は望めます。ただし、リハビリもやりすぎると痛みや腫れを悪化させてしまうこともあるので、医師や理学療法士(メディカルトレーナー)の指示のもと行いましょう。
ちなみに、膝の人工関節手術を受けると正座ができなくなると思っている人も多いようですが、正確ではありません。正座ができるかどうかは、術前の膝の曲がり具合が関係します。もともと正座ができなかった人が、人工関節にして正座ができるようになるケースは残念ながらあまり耳にしませんが、正座ができていた人の場合、術後も可能なケースはあります。
膝の人工関節手術で失敗しないための術前準備
正常な術後の反応であれば、膝の痛みや腫れも、前述のように少しずつ気にならなくなっていきます。ただ、なかには何年も「痛みが消えない」というお悩みを持つ人も……。そういった後遺症のリスクを避けるため、膝の人工関節手術の前には医師が次のことを行います。
人工関節のサイズ判断

手術で用いる膝の人工パーツは、人工関節メーカーが販売している既製品です。これは、解剖学の一般的なデータを平均値としてつくられたもの。当然、欧米人向けにつくられた人工膝関節と日本人向けとでは、サイズ感が異なります。そのため、膝の人工関節手術を行う医師は、まず数ある人工関節の中から、患者に合う種類とサイズのものをしっかり選定するテンプレート・サイジングを行います。
骨を削る量や角度の設計

人工関節のサイズ選びはもちろん重要ですが、さらに医師が気を配るのが、パーツを装着する部分の骨をどう切るか。いくらベストなサイズ感の人工膝関節を選んでいたとしても、骨の削り方次第では様々な支障が生まれ、術後に痛みを残してしまうこともあるからです。また、「膝が曲がらない」という術後の症状を解説しましたが、この技術によっても動かせる膝の可動域が変わってきます。
そのため、どれくらいの量、どれくらいの厚みで骨を削るか、どういった角度で切れば良いのかという、術前設計や経験、判断が大きく結果を左右するのです。
人工関節手術の前に他の選択肢をすべて検討
膝の人工関節手術を検討する人が最も望むことは、膝の痛みの解消して人生をより良くしたいということです。そのために、どうすればいいか。今回の内容からは、次のような失敗回避点をひも解くことができます。
- 自分の膝の状態と、手術後にできるようになることをきちんと理解
- 技術的にも人間的にも信頼できる医師を選ぶ
- リハビリなど、術後の痛みへのサポートも手厚い病院を選ぶ
実際に「もっと早く受けておけば良かった」という体験談も、膝の人工関節手術には決して少なくはありません。ただ、医師がどれだけ緻密に手術したとしても、やはり膝の人工関節手術は最終手段です。望んだ結果を得るためには、他の選択肢をすべて知った上で「やっぱり自分の膝には人工関節がもっとも適してるんだ」と、納得して人工関節置換術を受けることが大切なのです。